INTRODUÇÃOA rinosporidiose é uma doença granulomatosa crônica e rara, causada pelo
Rhinosporidium seeberi. Acomete mais comumente a mucosa nasal (70% dos casos), porém pode afetar a nasofaringe, conjuntiva, uretra e genitália (1). Além de seres humanos, é visto em outros animais com cavalos, bovinos e peixes (2,3,4). A via de transmissão permanece incerta, podendo ser transmitido pela inalação de poeira e/ou contato da mucosa nasal com água contaminada (4,5).
Trata-se de doença endêmica em algumas áreas da Ásia, principalmente nos trópicos (3,5). Raramente acomete crianças, sendo mais comum em homens na segunda ou terceira década de vida (2,4).
A única abordagem curativa é a excisão cirúrgica (1,2,4).
RELATO DO CASOPaciente leucodérmico do sexo masculino, 48 anos, habitante de São Luís / MA há 5 anos. Iniciou com semi-bloqueio nasal esquerdo, acompanhado de cacosmia subjetiva e rinorreia muco-purulenta com evolução insidiosa há 3 anos. Nega fatores desencadeantes, antecedentes patológicos, familiares ou viagens ao exterior. Foi submetido a vários tratamentos com antibióticos e corticosteroides sem resultados satisfatórios.
Ao exame clínico, a fossa nasal esquerda encontrava-se completamente obstruída por pólipos bocelados com aspecto papilomatoso, de coloração rósea pálida, consistência firme elástica e não sangrante à manipulação. Havia também secreção muco-purulenta em pequena quantidade.
A tomografia computadorizada mostrava o completo velamento dos seios frontal, etmoidal, maxilar, esfenoidal e cavidade nasal. No interior do seio maxilar detectava-se imagens com densidade óssea e espessamento das paredes do seio maxilar.
Evocamos uma sinusite fúngica não invasiva como primeira hipótese diagnóstica sem excluir a possibilidade de um papiloma invertido.
O paciente foi preparado para o procedimento cirúrgico com administração de prednisona 40mg/dia e amoxicilina-clavulanato 875mg 12/12h por uma semana. A cirurgia foi realizada no Núcleo de Otorrino-BH em 04/01/2007. Utilizamos anestesia geral e acesso endonasal com endoscópio de 0o. Os pólipos apresentavam implantação firme em bula etmoidal e processo uncinado não encontramos mucina alérgica, somente secreção purulenta em pequena quantidade no seio maxilar e etmoide. O seio esfenoidal apresentava-se sem secreção e com mucosa em bom estado. O seio frontal foi aberto e inspecionado com óptica de 30o, encontrando-se somente muco em seu interior, com mucosa bem preservada. O paciente permaneceu tamponado por 24 horas e o antibiótico mantido por 10 dias. Evolui com formação habitual de crostas hemáticas e boa re-epitelização dos seios.
O exame histopatológico revelou; mucosa nasal em processo inflamatório, caracterizado por edema e infiltração de numerosos linfócitos, plasmócitos, neutrófilos, eosinófolos e mastócitos. Acentuada infestação de toda a superfície mucosa e espaços glandulares por numerosas estruturas fúngicas em vários estados de maturação com formas de esporângios repletas de esporangiósporos. Cada esporângio apresentava membrana birrefringente e media cerca de 10 a 180 micrômetros de diâmetro, contendo esporangiósporos de cerca de 2 a 5 micrômetros de diâmetro. Os microorganismos eram positivos para as colorações de Grocott (Figura 1), PAS (Figura 3) e Mucicarmim (Figura 2). Esta descrição é compatível com o
Rinosporidim Seeberi. Foram observadas áreas focais de necrose tecidual associadas à presença de esporângios na submucosa e área focal sugestiva de invasão vascular, caracterizada por esporangiósporos na luz do vaso sem estruturas fúngicas na espessura da parede vascular.
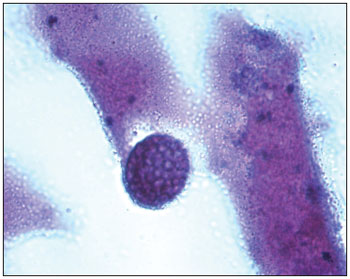
Figura 1. Grocott 1000 X - Corte histopatológico demonstrando esporângio. Coloração Grocott. Aumento 1000x.
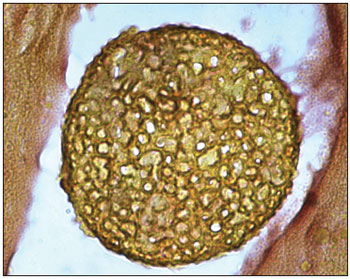
Figura 2. Mucicarmin 1000X - Corte histopatológico demonstrando esporângio. Coloração mucicarmin. Aumento 1000x.
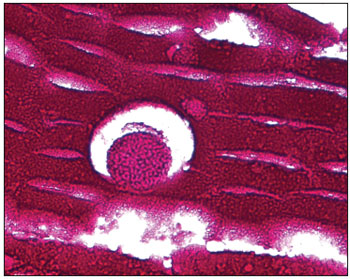
Figura 3. PAS 100X - Corte histopatológico demonstrando esporângio. Coloração PAS. Aumento 100x.
Optamos pelo acompanhamento sem tratamento complementar e 1 ano após o procedimento não detectamos sinais de recidiva.
DISCUSSÃOAlguns microbiologistas consideram o
Rinosporidium Seeberi como fungo e outros como uma cianobactéria procarionte (
Microcistis aeruginosa) (3,5).
A doença é caracterizada pela presença de lesões pseudotumorais da mucosa com aspecto polipoide, papilomatoso ou verrucoso. É friável, sangrante ao toque, indolor, sendo a implantação septal a forma mais comum. Cursa com queixas de obstrução nasal, epistaxe, rinorreia muco-purulenta. Em imunodeprimidos, pode levar à morte (1,2,3,4).
O diagnóstico raramente é feito clinicamente, sendo frequentemente confundido com sarcoma de partes moles. A punção aspirativa por agulha fina (PAAF) e a biópsia, através do estudo histopatológico e citológico da lesão, definem o diagnóstico. Os critérios citológicos incluem a presença de endósporos de 5 a 10 µm e esporângio de 50 a 1000 µm, o que ajuda a diferenciar facilmente de outros microorganismos como fungos nasais. O uso de corantes como PAS, HE, Grocott, Mucicarmim e GMS favorecem o diagnóstico (3,5).
A abordagem terapêutica é tema de debate. É consenso que a ressecção cirúrgica deve ser o principal tratamento com ressecção total da lesão e cauterização do seu pedículo, tendo o sangramento como sua principal complicação pós-operatória. A grande dúvida reside no tempo de seguimento desses pacientes. Não há antifúngicos ou antimicrobianos que interfiram no prognóstico, mas é sugerido que o uso prolongado de Dapsona (100 mg/dia por vários meses) possa ajudar a prevenir recidivas da doença (1,2,4).
COMENTÁRIOS FINAISA rinosporidiose deve ser considerada como diagnóstico diferencial das lesões polipoides nasais.
As lesões intranasais devem ser sempre avaliadas com minúcias, fazendo uma anamnese detalhada e sempre considerar a procedência do paciente. É obrigatório o estudo anátomo-patológico para definir o diagnóstico. Na rinosporidiose, a exérese cirúrgica pode ser curativa, e o seguimento pós-operatório deve ser feito a longo prazo pelo risco de recorrências.
REFERÊNCIAS BIBLIOGRÁFICAS1. Raveenthiran V. Metastatic rhinosporidioma in a child. J Pediatr Surg. 2006, 41(4):853-5.
2. Dada MS, Ismael M, Neves V, Branco Neves J. Presentación de dos casos de rinosporidiosis nasal. Acta Otorrinolaringol Esp. 2002, 53:611- 614.
3. Hussein MR, Rashad UM. Rhinosporidiosis in Egypt: a case report and review of literature. Mycopathologia. 2005, 159(2):205-7.
4. Franca GV Jr, Gomes CC, Sakano E, Altemani AM, Shimizu LT. Nasal rhinosporidiosis in children. J Pediatr (Rio J). 1994, 70(5):299-301.
5. Morelli L, Polce M, Piscioli F, Del Nonno F, Covello R, Brenna A, Cione A, Licci S. Human nasal rhinosporidiosis: an Italian case report. Diagn Pathol. 2006, 31(1):25.
1. Doutorado. Chefe Residência Médica do HC UFMG.
2. Professor Adjunto do Departamento de Oftalmologia, Otorrinolaringologia e Fonoaudiologia da Universidade Federal de Minas Gerais. Chefe de Serviço.
3. Residência Médica. Residente do Núcleo de Otorrino BH.
4. Doutorando pelo Departamento de Cirurgia Geral da Universidade Federal de Minas Gerais. Médico do HC UFMG.
5. Professor Adjunto do Departamento de Oftalmologia, Otorrinolaringologia e Fonoaudiologia da Universidade Federal de Minas Gerais.
6. Professor Livre-Docente do Departamento de Oftalmologia, Otorrinolaringologia e Fonoaudiologia da Universidade Federal de Minas Gerais.
Instituição: Universidade Federal de Minas Gerais. Belo Horizonte / MG - Brasil.
Endereço para correspondência:
Dr. Paulo Fernando Tormin Borges Crosara
Rua Professor Moraes, 46, Apto 601, Funcionários
Belo Horizonte / MG - Brasil - CEP: 30150-370
Telefax: (+55 31) 3274 8869
E-mail: pcrosara@hotmail.com / Skype: Paulo Fernando Tormin Borges Crosara
Artigo recebido em 16 de Dezembro de 2007. Artigo aprovado em 23 de Agosto de 2008.