INTRODUÇÃOA técnica de punção aspirativa por agulha fina (PAAF) foi inicialmente usada para investigação de lesões em glândulas salivares em meados de 1920 (1,2) com aprimoramento e desenvolvimento entre 1950 e 1960 e popularização na década de 70 (3,4). É um exame diagnóstico minimamente invasivo e de baixo custo (5,6) utilizado na diferenciação entre lesões neoplásicas e não-neoplásicas e podendo diferenciar entre uma lesão neoplásica benigna ou maligna (7).
A PAAF apresenta vantagens consideráveis no diagnóstico em relação aos achados radiológicos e do exame fisico (8,9) bem como em relação as biópsias cirúrgicas convencionais (10) sendo que este procedimento nem sempre pode ser descartado (11).
Hemorragias, hematomas, disseminação neoplásica e lesão do nervo facial são algumas complicações possíveis (12,13).
Sendo as lesões da região parotídea um desafio diagnóstico e considerando a PAAF um procedimento relevante para o diagnóstico das lesões tumorais da região parotídea, investigamos sua capacidade em promover um correto diagnóstico destas lesões comparando os achados citológicos e histológicos de pacientes submetidos à parotidectomia com punção prévia.
CASUISTICA E MÉTODOAnálise retrospectiva dos dados de 156 pacientes submetidos à ressecção de lesões em região parotídea em nosso hospital entre janeiro de 2001 e janeiro de 2005. Foram selecionados 58 pacientes com lesão em topografia de glândula parótida, os quais haviam sido submetidos à PAAF pré-operatória com resultados citológicos positivos. Todos os pacientes haviam sido orientados e consentiram quanto a realização da PAAF e do tratamento cirúrgico.
A PAAF foi realizada por um único médico patologista do nosso hospital, com experiência no método, que também preparou o material e interpretou os achados. A punção foi realizada com agulha 0,70 X 30 / 22G 1 ¼ com citoaspirador acoplado à seringa de 20 ml e guiada por ultrassonografia (US). Realizou-se esfregaço do material obtido em 6 lâminas de microscopia sendo metade delas embebida em álcool 96% e o restante enviado ao laboratório à seco. O material foi corado pelo método de Papanicolau ou eventualmente pelo método de Giemsa.
Os pacientes foram submetidos a tratamento cirúrgico que variou de acordo com a necessidade de cada caso sendo realizadas desde parotidectomias parciais com preservação do nervo facial até parotidectomias totais. Vinte e oito pacientes eram do sexo masculino e trinta do sexo feminino com idade média variando entre 61.2 ± 18,5 anos e 69,3 ± 15,6 anos, respectivamente.
Os achados da citologia foram divididos em dois grupos: lesões neoplásicas e não-neoplásicas. As lesões do primeiro grupo foram classificadas em adenolinfoma, adenoma pleomórfico, carcinoma mucoepidermóide e metástase de carcinoma espinocelular (CEC). As lesões do segundo grupo foram classificadas em sialoadenite, cisto e hiperplasia linfóide. Estes achados foram comparados com os achados histológicos do material em parafina e avaliada a concordância entre os mesmos calculando-se a sensibilidade, especificidade, valor preditivo positivo, valor preditivo negativo e acurácia. Estes mesmos cálculos foram realizados na avaliação independente do diagnóstico de adenolinfoma e adenoma pleomórfico. Estudo registrado no comitê de ética da instituição (protocolo 049/06).
RESULTADOS Os achados citológicos da PAAF foram divididos em lesões neoplásicas e não-neoplásicas (Tabela 1). Houve correlação positiva entre os resultados citológicos e histológicos em 44 casos (75,86%) e correlação negativa em 14 casos (24,14%) (Tabela 2).
Considerando a capacidade da PAAF em diagnosticar neoplasia, independente do tipo histológico, houve uma correlação positiva em 49 casos (84,48%) e uma correlação negativa em 9 casos (15,52%) (Tabela 3). A sensibilidade (S) foi de 82,4%, especificidade (E) de 100%, valor preditivo positivo (VPP) de 100%, valor preditivo negativo (VPN) de 43,8% e acurácia de 84,4% (Tabela 4).
A relação dos diagnósticos divergentes entre citologia e histologia é mostrada na Tabela 5. Em relação a estes diagnósticos divergentes em 9 punções classificadas como não-neoplásicas o resultado histológico mostrou serem lesões neoplásicas e benignas. Nas 5 punções com diagnóstico de neoplasia, sendo 2 benignas e 3 malignas, a histologia mostrou que as 2 neoplasias benignas na citologia eram malignas na histologia e as 3 neoplasias malignas da citologia eram benignas na histologia. A classificação de todas as lesões com seus respectivos diagnósticos citológicos e histológicos são mostrados na Tabela 6.

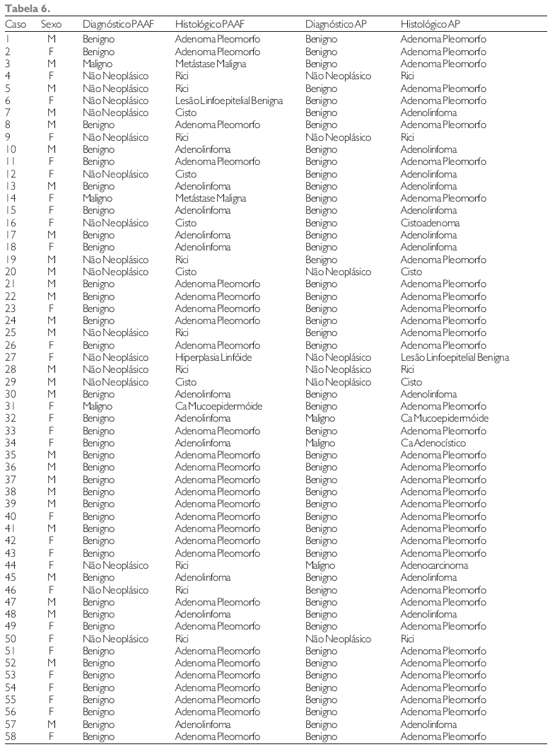
Todas as punções com citologia de adenoma pleomórfico (28) tiveram confirmação na histologia apesar de em outros 8 casos com punções variadas (meta CEC, sialoadenite, hiperplasia linfóide, carcinoma mucoepidermóide) a histologia revelou serem adenoma pleomórfico. Os cálculos para este diagnóstico mostraram uma sensibilidade de 77,7%, especificidade de 100%, VPP de 100%, VPN de 61,1% e acurácia de 86,2% (Tabela 7).
Em relação ao diagnóstico adenolinfoma, em 2 casos a histologia não confirmou o diagnóstico que foi compatível com neoplasia maligna sendo 1 adenóide cístico e 1 mucoepidermóide. Em 1 caso com punção de cisto a histologia mostrou tratar-se de um adenolinfoma. Temos assim uma sensibilidade de 86,2%, especificidade de 95,8%, VPP de 81,8%, VPN de 97,8% e acurácia de 94,8% (Tabela 8).
Não foram observados hematomas, infecção, implantação de células neoplásicas, danos ao nervo facial ou outras complicações na realização da PAAF.
DISCUSSÃO Nosso estudo mostrou que em 44 casos (75,86%) houve uma correlação positiva entre os achados citológicos e os resultados histológicos encontrados após a cirurgia de pacientes com lesões em glândula parótida. Quando consideramos a capacidade da PAAF em diagnosticar lesões neoplásicas observamos uma correlação positiva um pouco maior, ocorrendo em 49 casos (84,48%) e com uma acurácia de 84,4%, concordante com a literatura (7,14).
Entre os 9 casos (15,51%) com diagnóstico citológico não neoplásico onde não houve correlação positiva entre a citologia e a histologia observamos que o diagnóstico histológico foi de neoplasia benigna em todos os casos. Sabemos que há uma grande dificuldade no diagnóstico de neoplasias malignas com uma tendência a subestimar os achados e consequentemente classificando o achado como neoplasia benigna (15,16) sendo o que ocorreu em relação aos nossos diagnósticos discordantes onde a citologia mostrava um diagnóstico de adenolinfoma e a histologia confirmou um diagnóstico de carcinoma mucoepidermóide num caso e de um carcinoma adenóide cístico em outro.
Em relação aos diagnósticos discordantes com punção de neoplasia maligna tratava-se de um carcinoma mucoepidermóide com histologia de adenoma pleomórfico e duas metástases de carcinoma espinocelular (CEC) com histologia de adenoma pleomórfico demonstrando uma confusão diagnóstica habitual em relação ao adenoma pleomórfico e as lesões malignas (8,17,18,19).
Não observamos falsos positivos na correlação dos achados citológicos e histológicos no que se refere ao diagnóstico de neoplasia justificando desta forma o alto valor da especificidade e concordando com a literatura que apresenta uma variação entre 0% a 6% (8,15,20,21,22).
Em relação aos falsos negativos observamos que em 5 lesões classificadas como sialoadenite tratava-se na verdade de 4 lesões neoplásicas benignas (adenoma pleomórfico) e uma lesão neoplásica maligna (adenocarcinoma). Sabemos que para o diagnóstico de uma lesão neoplásica é necessário a identificalção de tipos celulares distintos e que o diagnóstico de malignidade baseia-se no achado de sinais como invasão e destruição de tecido salivar normal, anaplasia, pleomorfismo e mitoses atípicas (14). Nestes casos acreditamos que o material tenha sido coletado em local inadequado ou especificamente no caso de malignidade o material tenha sido insuficiente para um correto diagnóstico. Em relação à citologia de hiperplasia linfóide com histologia de adenoma pleomórfico acreditamos que mesmo com a orientação da ultrassonografia o local puncionado não correspondeu ao local da lesão. As lesões císticas apresentam uma grande porcentagem de falsos diagnósticos (3,6,19), sendo que em 3 dos nossos casos o exame histológico revelou tratar-se de lesões neoplásicas benignas: 2 adenolinfomas e 1 cistoadenoma.
Todos os diagnósticos citológicos de adenoma pleomórfico foram confirmados na histologia levando a uma especificidade de 100% e sensibilidade de 77,7% enquanto a sensibilidade para o diagnóstico de adenolinfoma foi de 86,2% o que vai contra os achados de ATULA e col que mostra uma maior sensibilidade em relação ao diagnóstico de adenoma pleomórfico entre as lesões neoplásicas benignas. Talvez esta diferença possa ser justificada pela nossa amostra reduzida.
Mesmo com uma acurácia acima de 80% na diferenciação entre as lesões neoplásicas e nãoneoplásicas, nos deparamos com os resultados falso negativos que podem levar a um diagnóstico incorreto e conseqüentemente a um tratamento inadequado (14,20). Percebemos com isso a importância do acompanhamento médico para os pacientes cujo resultado da punção apresentou lesão não-neoplásica e que não foram submetidos à cirurgia. Lembramos que a decisão de abordagem cirúrgica nos casos de punção com diagnóstico não-neoplásico esta relacionada à suspeição clínica do cirurgião em tratar-se de uma lesão neoplásica, baseado na história clínica, exame físico e exames radiológicos o que também aumenta a sensibilidade da PAAF (23,24). O tratamento cirúrgico mesmo com a PAAF negativa é considerada muitas vezes como a melhor opção terapêutica (11).
Sabemos que nossa casuística é pequena, principalmente em relação aos diagnósticos de neoplasias malignas, mas consideramos o estudo oportuno para a catalogação e melhor compreensão dos dados em nosso meio.
A PAAF é um procedimento diagnóstico seguro e de fácil realização que causa pouco desconforto ao paciente com melhora de sua acurácia quando guiado por US (25,26). O principal objetivo do diagnóstico citológico é a diferenciação entre lesões neoplásicas e não-neoplásicas e se possível a diferenciação das lesões neoplásicas em benignas ou malignas, sendo que a definição histológica do tumor será realizada, na maioria das vezes, no estudo histológico definitivo. Porém, o principal ponto a se considerar é a capacidade do exame em fornecer um diagnóstico citológico pré-operatório confiável que é de grande valia para o planejamento terapêutico principalmente em pacientes com comorbidades importantes onde o risco cirúrgico é alto. Sendo assim a PAAF é um exame amplamente utilizado para o diagnóstico e planejamento cirúrgico das neoplasias de glândulas salivares permitindo uma melhor interação entre o médico e o paciente, proporcionando uma discussão sobre as opções terapêuticas e promovendo uma decisão mais consciente sobre o tratamento proposto. Entretanto, todo profissional que utiliza a PAAF em sua prática clínica deve estar ciente das limitações do método.
CONCLUSÃOA punção aspirativa por agulha fina de lesões em glândula parótida mostra-se como um método adequado de avaliação e planejamento terapêutico proporcionando melhores condições para a discussão do caso entre o médico e o seu paciente.
Agradecemos ao serviço de Anatomia Patológica e a Dra. Karla A. N. Dantas pela colaboração com o serviço de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço.
REFERÊNCIAS BIBLIOGRÁFICAS1. Martin HE, Ellis EB. Biopsy by needle puncture and aspiration. Ann Surg 1930; 62:169-181.
2. Dudgeon LS, Patrick CV. A new method for rapid microscopical diagnosis of tumors. Br J Surg 1927; 15:250-261.
3. Mavec P, Eneroth CM, Franzen S, Moberger G, Zajicek J.Aspiration biopsy of salivary gland tumors. Acta Otolaryngol (Stockh) 1964; 58:471-484.
4. Bonneau H, Sommer D. L'orientation du diagnostic des tumeurs salivaires par la ponction à l'aiguille fine. Pathol Biol 1959; 7:786-791.
5. Frable MA, Frable WJ. Fine needle aspiration biopsy of salivary glands. Laryngoscope 1991; 101(3):245-9.
6. Layfield LJ, Glasgow BJ. Diagnosis of salivary gland tumors by fine needle aspiration cytology: a review of clinical utility and pitfalls. Diag Cytopathol 1991; 7(3):267-72
7. Atula T, Grenman R, Laippala P, Klemi P. Fine-needle aspiration biopsy in the diagnosis of parotid gland lesions: evaluation of 438 biopsies. Diagnostic Cytopathology 1996; 15:185-190.
8. Zurrida S, Alasio L, Tradati N, Bartoli C, Pilotti S. Fineneedle aspiration of parotid masses. Cancer 1993; 72:2306- 2311.
9. Owen E E R T C, Banerjee A K, Prichard A J N, Kark A E. Role of fine-needle aspiration cytology and computed tomography in the diagnosis of parotid swellings. Br J Surg 1989; 76:1273-1274.
10. Biaforetti G, Giannoni M, Ranieri A, Leocata P. Fine needle aspiration cytologic diagnosis of swellings in the parotid and submandibular regions. Cytologic-histologic correlations in 49 cases. Minerva Stomatol 1996; 45(1-2):9-16
11. Batsakis J G, Sueige N, el Nagar A K. Fine-needle aspiration of salivary glands:its utility and tissue effects. Ann Otol Rhinol Laryngol 1992; 101:185-188.
12. Cramer h, Layfield L, Lampe H. Fine-needle aspiration of salivary glands: its utility and tissue effects. Ann Otol Rhinol Laryngol 1993; 102(6):483-5.
13. Deans G T, Briggs K, Spence R A. An audit of surgery of the parotid gland. Ann R Coll Surg Engl. 1995;77: 188-92
14. Costas A, Castro P, Martin-Granizo R, Monje F, Marron C, Amigo A. Fine-needle aspiration biopsy for lesions of salivary glands. B J Oral Maxillofacial Sur 2000; 38:539-542.
15. Weinberg M S, Rosberg WW, Meurer W T, Robbins K T. Fine-needle aspiration of parotid gland lesions. Head Neck 1992; 14:483-7
16. Ariyan S. Cancer of the head and neck. St Louis. MI: CV Mosby, 1987:603-605
17. Heller KS, Dubner S, Chess Q. Value of fine needle aspiration biopsy of salivary gland masses in clinical decision make. Am J Surg 1992; 164:667-670.
18. Kumar N, Kapila k, Verna K. Fine needle aspiration cytology of mucoepidermoid carcinoma: a diagnostic problem. Acta Cytol 1991; 7:267-272.
19. Macleod C B, Frable W J. Fine needle aspiration biopsy of salivary gland: problem cases. Diag Cytopathol 1993; 9:216-225.
20. Cristallini E G, Ascani S, Farabi R, Liberati F, Bolis G. Fine needle aspiration biopsy of salivary gland, 1985-1995. Acta Cytologica 1997; 41:1421-1425.
21. Qizilbash A H, Siamos J, Young J E M, Archibald S D. Fine needle aspiration biopsy cytology of major salivary glands. Acta Cytol. 1985; 29:503-512.
22. O'Dwyer P, Farrar W B, James A G. Needle aspiration biopsy of major salivary gland tumors. Cancer 1986; 57:554-557.
23. Van der Brekel M W M, Stel H V, Castelijns J A, Snow G B. Lymph node staging in patients with clinically negative neck examinations by ultrasound and ultrasound-guided aspiration cytology. Am J Surg 1991; 162:362-6.
24. Boccato P, Altavilla G, Blandamura S. Fine needle aspiration biopsy of salivary gland lesions. A reappraisal of pitfalls and problems. Acta Cytol 1998; 42:888-98.
25. Sack M, Weber R, Weintein G. Image guided fine needle aspiration biopsy of the head and neck Arch Otolaryngol Head Neck Surg 1998; 124:155-1161.
26. Malinsky R, Dall'Igna D, Smith M, da Costa S S. Punção aspirativa por agulha fina em tumores cervicais. Rev Bras Otorrinolaringologia 2002; 68:394-398.
1. Titulo de Especialista em Otorrinolaringologia e Cirurgia de Cabeça e Pescoço; Doutorando da Disciplina de Otorrinolaringologia da Faculdade de Medicina da Universidade de São Paulo. Médico Assistente do Serviço de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Hospital do Servidor Público Estadual de São Paulo.
2. Médico(a) Residente do Serviço de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Hospital do Servidor Público Estadual de São Paulo.
3. Doutorado. Encarregado do Setor de Cirurgia de Cabeça e Pescoço do Serviço de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Hospital do Servidor Público Estadual de São Paulo.
Instituição: Hospital do Servidor Público Estadual de São Paulo - Serviço de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço.
Endereço para correspondência: Rogerio Borghi Buhler
Rua Aliança Liberal, 1015 - Apto. 101 - Alto da Lapa - São Paulo / SP - CEP 05088-000
Telefone/Fax: 5088-8406 - E-mail: rbbuhler@uol.com.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da R@IO em 14 de junho de 2007. Cod. 269. Artigo aceito em 5 de agosto de 2007.