INTRODUÇÃOO carcinoma de paratireóide é uma neoplasia rara, descrita pela primeira vez em 1904 por QUEVAIN (1). Incide em 1% de todos os casos de hiperparatiroidismo (2) e 0,05% de todas neoplasias (3).
A história natural é de uma neoplasia com crescimento lento e progressivo, porém com alto índice de recidiva. Acomete igualmente homens e mulheres (4) ao contrário do adenoma que acomete preferencialmente mulheres (5). Geralmente ocorre em indivíduos na quinta década de vida (4,6), ao contrário do adenoma que é mais freqüente dos 50 aos 60 anos (4).
O diagnóstico de carcinoma de paratireóide é difícil, tanto clínico quanto histológico, devido à inconstância de critérios (5). Os sintomas clínicos são devidos ao aumento do paratormônio (PTH) sendo em sua maioria gerais, ósseos e renais. Na presença de glândula paratireóide palpável e PTH aumentado deve-se suspeitar de carcinoma. Laboratorialmente apresenta geralmente hipercalcemia e PTH bastante acima do valor normal.
A suspeita pode ser intra-operatória devido às características do tumor e o tratamento é eminentemente cirúrgico. Tendo sido observado pobres resultados com radioterapia e quimioterapia (4).
O diagnóstico final é feito através de análise anátomo-patológica na maioria dos casos.
Relatamos o caso de uma paciente acompanhada no ambulatório de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço submetida a paratireoidectomia por quadro de hiperpara¬tireoi¬dismo terciário.
RELATO DO CASOPaciente de 46 anos, cor negra, sexo feminino, encaminhada ao serviço para realização de paratireoidectomia. Paciente transplantada renal há mais de dez anos com quadro de hiperparatireoidismo terciário devido à insuficiência renal crônica (IRC). Apresentava dosagem de PTH aumentado (794,0 pg/ml, PTH intacto: 2500,0 pg/ml) há aproximadamente oito meses, Cálcio de 11,1 mg/dl e cálcio ionizado de 1,32 mg/dl. Apresentava também um nódulo cervical palpável em topografia de lobo inferior direito de tireóide, de limites pouco definidos, liso, móvel com a deglutição e pouco doloroso a palpação cervical. O qual foi puncionado não sendo obtido material suficiente para diagnóstico. Queixava-se de dificuldade para falar por dor cervical. Apresentava como comorbidades dor em membros inferiores, insuficiência renal crônica dialítica, plaquetopenia, hipertensão arterial sistêmica e lupus eritematoso sistêmico. Relatava história de fratura patológica de úmero esquerdo há aproximadamente seis meses.
Os exames de imagem (tomografia axial computa¬do¬rizada e ressonância nuclear magnética) mostraram nódulo em topografia de glândula paratireóide inferior direita de contornos imprecisos, sendo difícil à avaliação de seus limites ou mesmo se este nódulo tinha origem na glândula tireóide.
Foi submetida à cirurgia em 27/05/05. No ato operatório foi encontrado nódulo em topografia de glândula paratireóide inferior direita, mantendo contato íntimo e sem plano de clivagem com o pólo inferior direito da glândula tireóide. A lesão media aproximadamente 1,5 cm, de consistência endurecida, com superfície irregular e coloração acinzentada. Neste momento foi levantada suspeita de carcinoma de paratireóide devido ao aspecto de cor amarelo vivo e consistência pétrea ao corte (Figura 1).
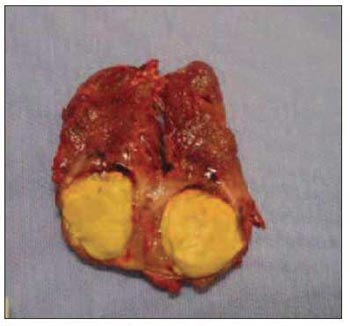
Figura 1. Carcinoma de paratireóide ao corte.
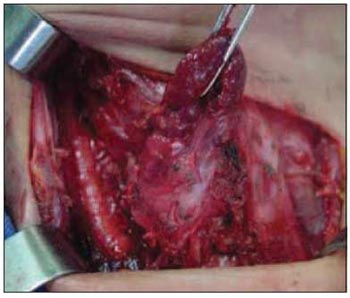
Figura 2. Intra operatório mostrando a aderência com a tireóide.
O exame histológico de congelação deste nódulo que foi ressecado em bloco com o lobo tireoidiano direito mostrou-se inconclusivo. Procedeu-se então a tireoidectomia total, esvaziamento cervical do compartimento central (nível VI), identificação e ressecção das outras glândulas paratireóides (superior direita, esquerda e inferior esquerda) e implantação de fragmentos da glândula paratireóide superior esquerda em musculatura da região paraesternal direita. Durante o ato operatório não foi evidenciado aumento linfonodal cervical.
O exame anátomo-patológico (Figuras 3 e 4) revelou carcinoma de paratireóide de aproxi¬madamente 1,6 x 1,2 cm com áreas de necrose. Sendo observado presença de invasão capsular, do tecido tireoidiano adjacente e partes moles.
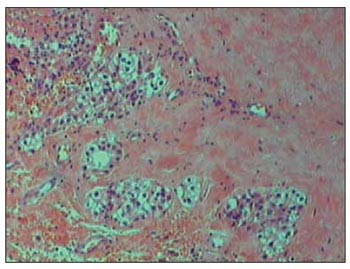
Figura 3. HE. 100x. Glândula com aspecto infiltrativo, permeada por fibrose intensa.
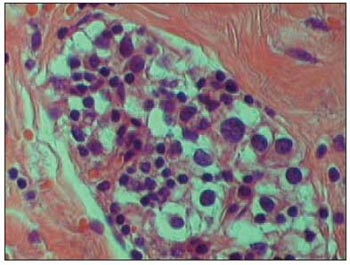
Figura 4. HE. 400x. Detalhe da proliferação glandular, sendo evidentes a cariomegalia (aumento do volume nuclear) e a hipercromasia (aumento da quantidade de cromatina no interior do núcleo).
Na maioria das vezes o diagnóstico é feito no pós-operatório por meio de estudo histológico. A neoplasia pode ser suspeitada no pré-operatório através de achados laboratoriais e clínicos como massa cervical palpável (30 a 76% dos casos), paralisia de prega vocal (4) ou presença de metástase regional ou à distância (pulmão, fígado). A incidência nos pacientes transpantados renais é semelhante à da população geral. Os sintomas clínicos são devidos ao aumento do paratormônio (PTH) e podem ser gerais como fadiga, fraqueza, perda de peso, anorexia além de sintomas ósseos (dor e fraturas) e renais (nefrolitíase, nefrocalcinose e cólica renal). Laboratorialmente apresenta hipercalcemia mais pronunciada que do adenoma (geralmente acima de 14 mg/dl ou 3 a 4 mg/dl acima da normalidade). O PTH encontra-se 3 a 10 vezes acima do valor normal. Sendo que no adenoma apresenta-se menos de 2 vezes o valor normal. A fosfatase alcalina frequentemente encontra-se aumentada (9, 10). No caso relatado havia um aumento importante do PTH, principalmente do PTH intacto, já o cálcio encontrava-se discretamente aumentado, talvez devido às medidas contra hipercalcemia.
No intra-operatório alguns achados podem ajudar a distinguir entre adenoma e carcinoma como: aspecto lobulado, consistência endurecida, coloração acinzentada e aderência a tecidos adjacentes (4). Na Figura 2 podemos observar uma foto do intra-operatório em que mostra a grande aderência da paratireóide, principalmente à tireóide. O exame de congelação geralmente é inconclusivo. Alguns critérios histológicos foram descritos por SCHANTZ e CASTLEMAN em 1973: a) fibrose capsular ou trabecular (Figura 3), b) arquitetura celular trabeculada, c) presença de figuras de mitose (Figura 4) e d) presença de invasão capsular ou vascular. Porém nenhum desses achados é patognomônico.
O tratamento consiste em ressecção ampla, em bloco do tumor sempre que se suspeite de neoplasia maligna. A ressecção deve incluir a paratireóide o lobo tireoidiano ipsilateral, o istmo e os linfonodos do compartimento central (12, 13). Neste caso foi optado pelo cirurgião a realização da tireoidectomia total pelo aspecto agressivo do tumor. O esvaziamento cervical só deve ser realizado na presença de metástase. No pós operatório deve-se controlar rigidamente a hipocalcemia. A radioterapia é ineficaz e não foram observados benefícios com a quimioterapia (14). A recidiva ocorre em 50% dos casos, em média 3 anos após a cirurgia. A mortalidade varia de 51 a 78% em 10 anos (15) ocorrendo principalmente devido à hipercalcemia.
A paciente desta apresentação encontra-se em acompanhamento ambulatorial, com mais de 1 ano do pós-operatório mantendo níveis de PTH e cálcio normais, sem evidências clinicas e laboratoriais de recidiva.
CONSIDERAÇÕES FINAISO carcinoma de paratireóide é uma neoplasia pouco freqüente, não existindo nenhum protocolo de tratamento estabelecido ou dados consistentes sobre sobrevida e mortalidade. Isso se deve a pequena quantidade de casos relatados tornando difícil a análise de grandes séries de pacientes.
O diagnóstico é difícil, devendo ser suspeitado no pré-operatório ou até mesmo no ato cirúrgico para possibilitar o tratamento mais eficaz. A recidiva é freqüente não sendo, no entanto, a causa de má evolução, e a maior responsável é a hipercalcemia incontrolável como causa mais comum de morte.
REFERÊNCIAS BIBLIOGRÁFICAS1. Quevain F. Parastruma maligna aberrata. Deutsche Zeitschr Chir 1904; 100: 34-52.
2. Shane E. Clinical Review Parathyroid Carcinoma. The Journal of Clinical Endocrinology e Metabolism 2001; 86(2): 485-93.
3. Thompson SD, Prichard AJ. The management of parathyroid carcinoma. Curr Opin Otolaryngol Head Neck Surg 2004; 12(2): 93-7.
4. Shane E, Bilezikian J. Parathyroid Carcinoma: a review of 62 patients. Endocr Rev 1982; 3: 218-26.
5. Kebebew E. Parathyroid Carcinoma. Current Treatment Options in Oncology 2001~ 2: 347-54.
6. Holmes E, Morton D, Ketcham A. Parathyroid Carcinoma: a collective review. Ann Surg 1969~ 169: 631-40.
7. McKeown PP, McGarity WC, Sewell CW: Carcinoma of Parathyroid Gland: is it overdiagnosed? A report of three cases. Am J Surg 1984;147: 292-8.
8. Levin KE, Galante M, Clark OH. parathyroid carcinoma versus parathyroid adenoma in patients with hypercalcemia. Surgery 1987; 101: 649-60.
9. Heath H, Hodgson S, Kennedy M. Primary hyperparathyroidism: incidence, morbidity, and potential economic impact in a community. N Engl J Med 1980; 302: 189-93.
10. Silverberg S, Shane E, Jacobs T. Nephrolithiasis and bone involvement in primary hyperparathyroidism. Am J Med 1990; 89: 327-34.
11. Rosen IB, Young JE, Archibald SD, Walfish PG, Vale J. Parathyroid Cancer: Clinical variations and relationship to autotransplantation. Can J Surg 1994; 37: 465-9.
12. Kebebew E, Clark OH. Parathyroid adenoma, hyperplasia, and carcinoma. Localization, technical details of primary neck exploration, and treatment of hypercalcemic crisis. Surg Oncol Clin North Am 1998; 7: 721-48.
13. Sandelin K, Auer G, Bondeson L. Prognostic factors in parathyroid cancer: a review of 95 cases. World J Surg 1992; 16: 724-31.
14. Cohn K, Silverman M, Corrado J, Sedgewick C. Parathyreoid carcinoma: The Lahey Clinic experience. Surgery 1995. 98: 1095-110.
15. Kebebew E, Arici C, Duh QY, Clark OH: Localization and reoperation for persistent and recurrent parathyreoid carcinoma. Arch Surg 2001; 163(8): 178-85.
1 Pós Graduando Nível Mestrado da FMRP-USP. Médico Assistente da Cirurgia de Cabeça e Pescoço do Departamento de Otorrinolaringologia do Hospital do Servidor Público Estadual de São Paulo.
2 Doutor em Clínica Cirúrgica pela USP. Encarregado da Cirurgia de Cabeça e Pescoço do Departamento de Otorrinolaringologia do Hospital do Servidor Público Estadual de São Paulo. Membro do Corpo Docente do curso de pós graduação em Ciências da Saúde IAMSPE.
3 Mestre em Ciências da Saúde IAMSPE. Médico Assistente da Cirurgia de Cabeça e Pescoço do Departamento de Otorrinolaringologia do Hospital do Servidor Público Estadual de São Paulo.
4 Especializando em Cirurgia de Cabeça e Pescoço pelo HSPE-SP. Médico Otorrinolaringologista.
5 Médico Especialista em Otorrinolaringologia e Cirurgia Cérvico Facial. Médico Otorrinolaringologista.
Instituição: Hospital do Servidor Público Estadual de São Paulo HSPE.
Endereço para correspondência: José Raphael M. C. Montoro - Rua Alves Guimarães 623 - Apto 71 - Jardim América - São Paulo / SP - Cep: 05410001 - Telefax (11) 5088-8406 - Email: j.r.montoro@terra.com.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da R@IO em 8 de maio de 2007. Cod. 251. Artigo aceito em 14 de outubro de 2007.
